Alergia al sol: tipos, síntomas, tratamiento y más

En el verano la elevada intensidad de la radiación solar hace que se disparen diversas dermatosis que se engloban como “alergia al sol”, pero cada una es diferente. Curiosamente en las más habituales no se presenta la reacción inmune propia de las alergias, en la que se libera una inmunoglobulina E (anticuerpo o IgE). Si quieres saber más sobre las alergias alimentarias te dejo nuestro artículo ¿Alergias alimentarias: causas, síntomas y tratamiento?
Te adelanto que en ellas está muy presente la histamina, que seguro que te suena por los fármacos antihistamínicios. Muy utilizados para reducir el picor y ardor que provoca esta molécula.
Pero… ¡Entremos en materia!
Índice
¿Cómo saber si eres alérgico al sol?
Determinar si eres alérgico al sol puede ser un proceso complejo, ya que existen diferentes tipos de reacciones alérgicas a la luz solar y sus síntomas pueden variar ampliamente entre las personas. Aquí te presento algunas señales que podrían indicar que eres alérgico al sol:
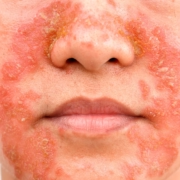
- Erupción cutánea: Si al exponerte al sol desarrollas una erupción cutánea que puede ser roja, con picazón y con aspecto de granitos, es posible que seas alérgico al sol. Esta reacción a menudo se conoce como “erupción polimorfa lumínica” y suele aparecer en áreas expuestas al sol, como el cuello, los brazos y el escote.
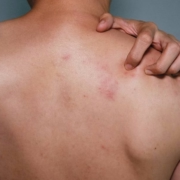
- Urticaria solar: Algunas personas pueden experimentar urticaria o ronchas en la piel después de la exposición al sol. Estas ronchas suelen ser elevadas, rojas y con picazón intensa, y pueden aparecer de manera rápida en la piel expuesta.
- Quemaduras solares graves: Si eres propenso a quemarte rápidamente y de forma severa incluso con una exposición breve al sol, esto podría ser un signo de sensibilidad extrema a los rayos ultravioleta.
- Agravamiento de otras condiciones cutáneas: Si tienes condiciones cutáneas preexistentes, como el lupus eritematoso, la dermatitis atópica o el herpes, y estas empeoran o se desencadenan después de la exposición al sol, es posible que seas más sensible a la luz solar.
- Ojos sensibles: Si tus ojos se irritan o se vuelven rojos y llorosos después de estar al sol, esto podría indicar una sensibilidad ocular a la luz solar, conocida como “fotofobia”.
Si sospechas que eres alérgico al sol o presentas alguno de estos síntomas después de la exposición solar, es importante que consultes a un dermatólogo o alergólogo. Estos profesionales de la salud podrán realizar pruebas y evaluaciones para determinar si eres alérgico al sol o si tus síntomas pueden estar relacionados con otras condiciones médicas.
Recuerda que la protección solar adecuada es esencial para prevenir reacciones alérgicas y otros problemas de la piel causados por la exposición al sol. Siempre utiliza protector solar con un alto factor de protección, usa ropa protectora y busca sombra en los momentos de mayor intensidad solar.
📘☀️ ¿En verano también cuidas tu bienestar? Descubre con nuestra nueva GUÍA GRATUITA ejemplos de 10 hobbies para cuidarte durante esta época del año. Gracias a ella, te mostramos distintas formas de pasar tu tiempo libre para conseguir un equilibrio físico y mental, fomentando así tu desarrollo personal. Descárgala aquí gratis.

Clases y síntomas de la alergia al sol
Cada trastorno que conocemos como “alergia al sol” presenta unas características propias, así que vamos a comenzar conociendo cada uno.
Erupción polimorfa lumínica
Es la forma de alergia al sol más habitual, pues supone hasta el 20% de los casos, y suele denominarse por sus siglas: EPL. Se manifiesta con pequeñas lesiones de diferentes formas (de ahí el nombre de polimorfa), entre las que se encuentran:
- Ronchas
- Pápulas
- Granitos
- Vesículas
- Ampollas
Usualmente su color es rojizo y aparecen en las zonas más expuestas al sol: cara, escote y brazos, pero en realidad pueden darse en cualquier parte.
En esta clase de alergia al sol no se produce IgE. Aparece normalmente cuando aumenta la intensidad de las radiaciones solares, o en las primeras exposiciones.
ℹ️ Consulta aquí el cuadro médico de tu Seguro de Salud Aegon
Fotodermatitis o Fotoalergia
En este caso la luz transforma una sustancia presente en la piel, y frente a ella se libera IgE, desencadenándose así la reacción alérgica. Es infrecuente y se da tras varios contactos con la molécula alergénica.
Las principales sustancias causantes de fotodermatitis están presentes en perfumes, cremas solares y tratamientos antiinflamatorios tópicos.
Esta clase de alergia al sol se presenta con una irritación similar al eccema, que causa picor, y que puede derivar en vesículas.
Reacciones fototóxicas
Aquí hay también una sustancia desencadenante, pero no media una respuesta alérgica. Es decir, no hay IgE y no requiere una sensibilización por contactos previos. Por tanto puede aparecer ya en el primer contacto, a los pocos minutos u horas.
Este tipo de reacciones son bastante más frecuentes que las anteriores, y son muy similares a una quemadura solar intensa. Cuando la reacción es muy fuerte puede dar lugar a vesículas, ampollas y prurito.
Los desencadenantes más frecuentes de fototoxicidad son fármacos, aunque hay más:
- Antiinflamatorios
- Antibióticos
- Diuréticos
- Antidiabéticos
- Compuestos de perfumes
- Conservantes cosméticos
👉Si quieres leer más información relacionada con quemaduras solares, no te pierdas nuestro último artículo “Qué hacer ante una quemadura solar“
Prúrigo actínico o solar
En él se aprecia una reacción inmunitaria distinta a la alergia y que provoca inflamación. Suele aparecer durante los primeros años de vida y afecta a la cara, los labios e incluso la conjuntiva de los ojos.
Se manifiesta con pápulas infiltradas que pican, y aunque se desencadena con la luz solar, las lesiones pueden permanecer activas durante periodos de poca luz. Este tipo de alergia al sol tiene un marcado componente genético.
Urticaria solar
Es inusual pero me parece muy interesante mencionarla porque es una “auténtica alergia al sol” ¿Qué quiero decir con esto? Que es el sol quien provoca directamente la producción de IgE.
Aunque su fisiopatología no está muy clara, parece que determinadas longitudes de onda del sol al entrar en las células, dan lugar a subproductos que se comportan como fotoalérgenos.
La mayoría de las veces este trastorno se encuentra ligado a otras alteraciones de la piel, como la dermatitis atópica, incluso se da conjuntamente con otros tipos de alergia al sol. En algunas ocasiones es inducida por el consumo de fármacos.
Se caracteriza por la aparición de grandes manchas eritematosas (rojizas) y un picor muy intenso. Es difícil de tratar y puede resultar muy incapacitante.

Dermatitis actínica solar
Para su diagnóstico los profesionales suelen comenzar valorando que es una alergia al sol que se presenta en personas de edad avanzada. Esto ya la diferencia de las otras.
Normalmente esas personas han sufrido a lo largo de su vida dermatitis, pero inducidas por compuestos exógenos: perfumes, cosméticos, blanqueadores, etc.
Las investigaciones indican que en este caso el desencadenante es un fotoalérgeno endógeno, al igual que en la urticaria solar. A diferencia de ella aquí se produce una hipersensibilización retardada. Por tanto la respuesta inmune es distinta, y no aparece con las primeras exposiciones al sol.
Se manifiesta con un eccema que inicialmente se da en zonas expuestas a la radiación solar ultravioleta, pero después puede extenderse a otras áreas.
Causas de la alergía al sol
Si bien ya hemos visto muchas de las causas que están asociadas diferentes síntomas, ahora vamos a hacer un compendio global de las causas que están detrás de la alergia al sol. Y es que lo primero que debes saber es que las causas exactas de esta alergia no están completamente claras en todos los casos, si bien, se han identificado algunas razones que podrían contribuir a su desarrollo:
- Hipersensibilidad inmunológica: La alergia al sol se considera una reacción de hipersensibilidad inmunológica tipo IV, también conocida como reacción de tipo retardado. Cuando una persona sensible a la luz solar es expuesta a los rayos ultravioleta (UV) del sol, su sistema inmunológico puede reaccionar de forma exagerada, desencadenando una respuesta inflamatoria en la piel.
- Exposición previa insuficiente: Se cree que la alergia al sol puede estar relacionada con una exposición insuficiente a la luz solar durante el invierno o períodos de menor actividad al aire libre. Cuando la piel no está acostumbrada a los rayos UV, es más susceptible a reacciones alérgicas cuando se expone a la luz solar más intensa durante la primavera o el verano.
- Componentes químicos: Algunas sustancias químicas presentes en ciertos productos de cuidado de la piel, como perfumes, cosméticos, medicamentos y agentes fototóxicos (como ciertos antibióticos y antiinflamatorios), pueden aumentar la sensibilidad de la piel a la luz solar y contribuir al desarrollo de reacciones alérgicas.
- Factores genéticos: La predisposición genética puede desempeñar un papel importante en la susceptibilidad a la alergia al sol. Si tienes antecedentes familiares de esta condición, es posible que tengas un mayor riesgo de desarrollarla.
- Condiciones médicas subyacentes: Algunas enfermedades autoinmunitarias, como el lupus eritematoso sistémico, la porfiria cutánea tarda y la dermatitis atópica, pueden aumentar la probabilidad de desarrollar alergia al sol debido a la sensibilidad de la piel a la luz solar.
Dentro de los factores de riesgo de la alergia al sol, es importante mencionar que pueden manifestarse de diferentes maneras en cada persona y que la gravedad de los síntomas puede variar. Los síntomas comunes incluyen erupciones cutáneas, urticaria, picazón, enrojecimiento y ampollas en áreas expuestas al sol.
Si sospechas que puedes tener alergia al sol o si experimentas reacciones cutáneas inusuales después de la exposición solar, te recomendamos consultar a un dermatólogo o alergólogo para obtener un diagnóstico preciso y recibir recomendaciones adecuadas para evitar la reacción alérgica.
¿Cuánto tiempo dura una alergia al sol?
Esta cuestión es una de las que más inquietan a los afectados, y yo que hace ya unos cuantos años padecí alergia al sol, estaba entre ese grupo de personas. Por esto te puedo asegurar que su forma más frecuente, la erupción polimorfa solar (EPL), es temporal.
Duración según tipo de alergia
- Lo bueno de la EPL es que con las exposiciones solares repetidas la piel va generando una tolerancia que hace que desaparezca, por eso al final del verano ya no suele padecerse.
- En los otros trastornos vistos la duración de las lesione es diferente según el tipo de reacción, aunque lo habitual es que desaparezcan a las pocas horas o días. En ocasiones la lesión desaparece pero deja marcas permanentes, como ocurre en la fototoxicidad.
- El prurigo actínico solar es diferente, ya que las lesiones pueden perdurar incluso durante el invierno. La parte “buena” de este trastorno, si es que hay que buscar alguna, es que suele desaparecer antes de la pubertad. Por el contrario, el resto de las reacciones de alergia al sol, aunque temporales, tienden a cronificarse, manifestándose o no según la intensidad lumínica y nuestro grado de exposición.
- Finalmente, en los trastornos en los que existe un desencadenante exógeno, la reacción también suele cronificarse. Aquí la clave está en lograr identificar ese alérgeno y poder evitarlo.

Diagnóstico de la alergia al sol
Sin un buen diagnóstico es difícil que el tratamiento sea todo lo específico que en ocasiones se necesita. Por eso ante una posible alergia al sol debes acudir siempre a un dermatólogo o alergólogo.
Este además de estudiar las características de las lesiones, puede pedirnos otras pruebas para valorar si existe reacción inmunitaria asociada, y si esta es autoinmune o no. Entre estas pruebas tenemos:
Fotoparches
Se trata de “pruebas de provocación” en la que nos exponen a potenciales alérgenos. En ellas se impregnan unos parches con sustancias que actúan frecuentemente como alérgenos cutáneos, y se colocan en la piel.
Unos días después, se proyecta en la zona radiación ultravioleta y se evalúa la reacción.
Fotoprueba
Denominada también fototest. Es una “prueba de provocación” frente a las radiaciones ultravioletas. En este caso se utiliza una lámpara especial para exponer a la piel a diferentes longitudes de onda, y ver así si alguna de ellas es la causa de la erupción.
Análisis de sangre
Con él se puede determinar si hay algún tipo de reacción alérgica o autoinmune asociada a las lesiones cutáneas.
Biopsia
No es frecuente, pero a veces se debe tomar una muestra de piel para ayudar al diagnóstico y descartar otras patologías, como el lupus cutáneo.

Tratamiento de la alergia al sol
Una vez tengamos el diagnóstico certero, el tratamiento puede centrarse más en paliar los síntomas de la alergia al sol, o en corregir el desequilibrio de origen. Esto último a menudo es más complicado, excepto si hay un alérgeno desencadenante que podamos evitar fácilmente.
Prevención ante el sol
Las medidas de prevención dependerán también de qué clase de alergia al sol padezcamos. Veamos los distintos medicamentos y estrategias preventivas que podemos utilizar:
- Fármacos para los síntomas: Pueden ser necesarios corticoides tópicos y orales, para reducir la inflamación, o antihistamínicos para mitigar el picor.
- Inmunosupresores: En ocasiones es necesario prescribir estos fármacos, si la base de la reacción es autoinmune y los síntomas son difíciles de controlar.
- Antioxidantes y vitaminas: Diversos estudios indican que algunos de estos compuestos, como los betacarotenos y los licopenos, mejoran la respuesta de la piel al sol, al menos en la EPL.
- Exposición solar paulatina: En varios de estos trastornos, cuando la piel se va acostumbrando progresivamente al sol, los síntomas mejoran.
- Protección solar: Ante la radiación intensa se recomienda emplear cremas solares con un factor de protección 30 o superior, y utilizar barreras físicas: sombrero, pañuelos, etc…
- Cremas emolientes: Hidratar y nutrir la piel reduce síntomas como el picor. El aloe vera y aceites como el de la borraja han mostrado efectos positivos.
Cómo ves puedes hacer muchas cosas para prevenir este trastorno ¿O pensabas que no podías prevenir la alergia al sol? Pues en realidad, las más habituales sí. Espero que hayas aprendido algo interesante con nuestro artículo, y si te ha gustado, no dejes por favor de compartirlo.
Y si te ha gustado este artículo, puedes continuar leyendo “Cuidado de la piel: trucos, consejos y claves para una piel sana“