Artrosis de cadera: causas, síntomas, tratamiento y ejercicios recomendados
La artrosis es una de las enfermedades degenerativas más comunes. Al producir inflamación sobre las articulaciones, limita la actividad y la movilidad de quien la sufre. Esto ocurre con una de las más comunes, la artrosis de cadera o coxartrosis.
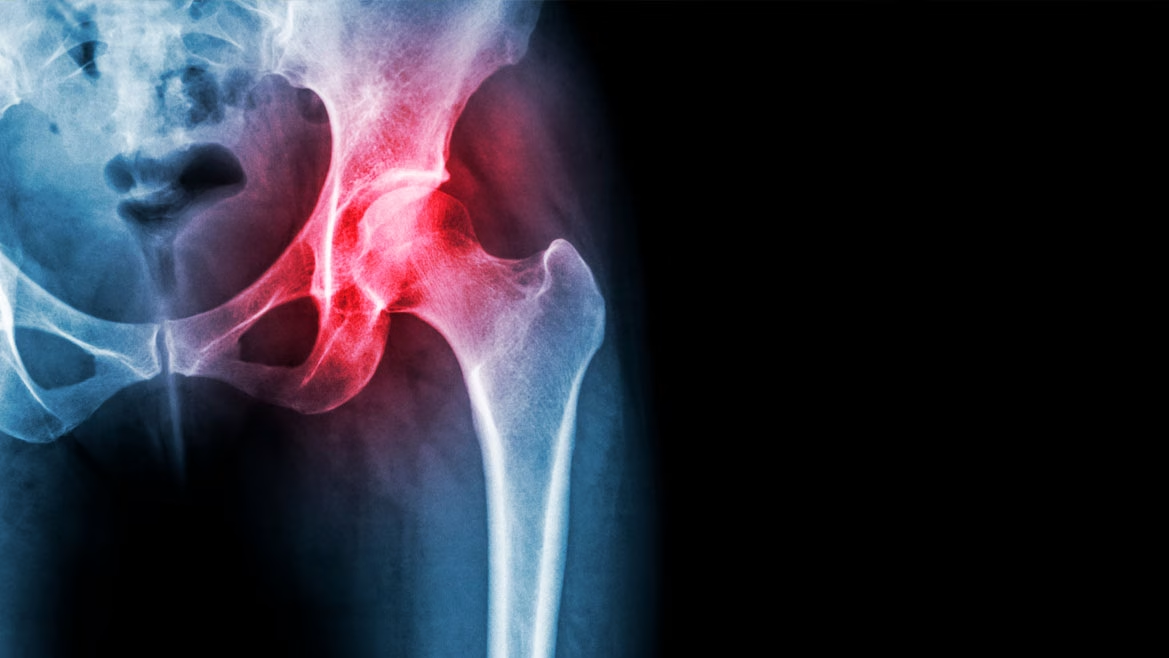
La articulación de la cadera la forman por una parte el cotilo, la oquedad del hueso de la pelvis, en conjunción con la cabeza del fémur. Ambas están cubiertas por el cartílago articular.
Cuando este cartílago se deteriora, se forman osteofitos y deforma la articulación se produce la artrosis de cadera. Aunque hay tipos de artrosis más comunes, como los de manos o rodillas, es una de las más limitantes.
Índice
Causas de la artrosis de cadera
Como todas las artrosis, al ser un proceso degenerativo, es excepcional que aparezca en personas jóvenes y mucho más común entre los mayores de 50 años.
Esto no hace que todo el mundo la sufra. De hecho, desconoce los procesos por los cuales unas personas la tienen y otras no. Lo que sí se sabe es que existen determinados factores de riesgo que pueden desencadenar la artrosis en las caderas:
- Edad: es el principal factor de riesgo al desencadenar cambios en la estructura y función del cartílago.
- Sexo: si la artrosis en general es más frecuente en las mujeres, en el caso de la artrosis de cadera lo es en los hombres.
- Raza: también es más frecuente en la raza blanca que en otras razas.
- Sobrepeso: incrementa el riesgo, pero menos que la artrosis de rodilla.
- Traumatismos previos: determinados trabajos con gran sobrecarga física y lesiones articulares previas inciden en los casos de artrosis de cadera.
Síntomas de artrosis de cadera
El síntoma principal de la artrosis de cadera es el dolor, unido a la rigidez y un deterioro en la movilidad de quien lo sufre.
El dolor se localiza en la zona de la ingle, aunque en muchas ocasiones se irradia hacia el muslo y hasta la rodilla. Esto hace que en ocasiones se confunda con la artrosis de rodilla.
La coxartrosis es paulatina. Al principio el dolor solo aparece cuando se mueve, al caminar o cuando se sube o bajan escaleras, por ejemplo. Mientras, cuando descansa, este dolor desaparece. A este dolor le acompaña una cierta rigidez que disminuye a medida que la articulación entra en calor.

Pero, de forma progresiva, el dolor va aumentando cuando se está en reposo, incluso cuando se cruzan las piernas o se ponen los calcetines. Todo ello se traslada a problemas de cojera cuando se anda.
En las fases más avanzadas de la artrosis de cadera el dolor se convierte en continuo.
Diagnóstico de la artrosis de cadera
La exploración física suele ser suficiente para tener sospechas muy claras de que se trata de artrosis de las caderas, especialmente por su pérdida de movilidad.
Para confirmarlo solo es necesario realizar como prueba diagnóstica una radiografía, ya que se muestran claramente:
- Deformación de la articulación.
- Formación de osteofitos o espolones oseos.
- Desgaste de la cadera.
Este es el punto fundamental, ya que según sea el grado del desgaste se podrá determinar la progresión de la enfermedad y su tratamiento.
Tratamiento
No existe tratamiento que cure la artrosis de cadera, por lo que lo que se busca es paliar sus síntomas, retrasar su evolución y, con ello, mejorar la calidad de vida de quien la sufre.
Para ello se pueden combinar tantos tratamientos físicos, farmacológicos y, en algunos casos cirugía.
1. Corrección de factores desencadenantes y ejercicio físico
Lo primero que debe procurar quien sufre la artrosis de cadera es corregir factores que agraven la enfermedad. Entre estos están:
- Diferencia de longitud entre las piernas, usando alzas en el calzado.
- Evitar usar principalmente un lado del cuerpo.
- Reducir peso.
Además de todo ello es importante realizar ejercicio físico dirigido a fortalecer los músculos que rodean la cadera y, con ello, a mantener la funcionalidad de la cadera.
El ejercicio en piscina es de los más recomendados. Dentro del agua se pueden realizar ejercicios mucho más amplios y con menor resistencia. El resultado, es reducir el ritmo de progresión de la enfermedad.
Los que son ejercicios prohibidos en artrosis de cadera son todos aquellos que cargan sobre la cadera. Entre estos destacan correr y saltar.
Por último, no se debe tener miedo o sentir algún estigma por utilizar elementos que ayuden en el día a día, desde bastones, siempre de una altura adecuada y llevándose en el lado de la cadera sana a otros que eviten agacharse:
- Baños adaptados, con platos de ducha, barras donde agarrarse y asientos elevados en el retrete.
- Sillas o sillones con respaldo alto y elevados.
- Uso de utensilios que eviten o disminuyan que la persona que sufre artrosis se agache, como calzadores de mango.
2. Tratamiento farmacológico
El uso de medicamentos es fundamental, utilizándose dos grandes grupos:
- Analgésicos: Que disminuyan el dolor.
- Antinflamatorios: De acción rápida, permite mejorar la movilidad y que también el dolor sea menor.
En ocasiones, también se puede realizar infiltraciones en la articulación de la cadera, con el doble objetivo de disminuir el dolor y permitir que al menos temporalmente recupere parte de la funcionalidad.
3. Cirugía
La cirugía se utiliza cuando otros tratamientos no consiguen controlar el dolor ni tampoco permitir una funcionalidad normal.
La cirugía consiste en sustituir la articulación por una prótesis. Si la cirugía es exitosa la recuperación es rápida, desaparece el dolor de forma inmediata y el enfermo puede recuperar su vida normal. De hecho, en pocos días el paciente puede volver a andar.
A través de un reumatólogo o traumatólogo se diagnosticará y prescribirá el tratamiento óptimo según el grado de desarrollo de la artrosis de cadera. Los progresos de la cirugía ortopédica están consiguiendo que incluso en los casos más graves el paciente pueda volver a tener una buena calidad de vida.