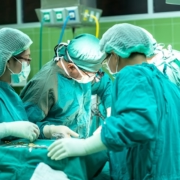
6 de junio: Día Mundial del Paciente Trasplantado

¿Sabes que el 6 de junio es el Día Mundial de los Pacientes Trasplantados? ¿Conoces qué tipos de trasplante hay? Te invitamos a leer este artículo para conocer todos los detalles. El trasplante de órganos ha tenido un desarrollo espectacular en España los últimos años. El modelo español de funcionamiento de los trasplantes se considera un ejemplo a seguir a nivel mundial, siendo el país con mayor tasa de donación de todo el mundo según advierten la Sociedad Española del Trasplante (SET) y la Organización Nacional de Trasplantes (ONT). Esto permite que seamos importantes participantes de congresos y comunicaciones en esta área, algo que ha contribuido en el desarrollo del trasplante en todo el mundo.
La SET y la ONT reconocen un nuevo récord en el año 2017, habiendo incrementado el número de trasplantes y, por ello, reducido las listas de espera para el trasplante de todos los órganos menos para el páncreas.
Índice
¿Qué tipos de trasplante hay?
A continuación repasamos los principales tipos de trasplante:
- Trasplante de médula ósea: consiste en la infusión por vía intravenosa de la médula ósea del donante para sustituir las células enfermas del receptor. Lo ideal para estos pacientes es encontrar un donante entre los miembros de su familia.
- Trasplante de tejidos: Son menos conocidos que los de órganos. Los tejidos que se pueden trasplantar son: tejido osteotendinoso (tendones, hueso y otras estructuras), córneas, segmentos vasculares (arterias y venas), piel, córneas y cultivos celulares de condrocitos, queratinocitos o mioblastos.
- Trasplante de órganos como el de páncreas, pulmón, corazón, intestino, páncreas y riñón, en el que se sustituye el órgano dañado por otro obtenido de un donante.
- Trasplante de sangre de cordón umbilical: consiste en la infusión por vía intravenosa de la sangre del cordón umbilical para sustituir las células enfermas del paciente. No requiere de una intervención quirúrgica. Al igual que el trasplante de médula ósea, está indicado para enfermedades de la médula ósea como las leucemias.
¿Cuál es el proceso de un trasplante?
El trasplante se realiza a aquellas personas que tienen una enfermedad que ha provocado un daño irreversible en uno de sus órganos y que no puede curarse por otro tipo de tratamiento. Los pasos en un proceso de trasplante son los siguientes:
- Valoración de la idoneidad de la realización del trasplante para la mejora de su calidad de vida. Para ello, antes de incluirlo en la lista de espera, se realiza una evaluación de forma individual por la unidad de trasplantes del hospital de referencia.
- El paciente entra dentro de la lista de espera que sigue dos tipos de criterios fundamentales para garantizar los principios de igualdad y equidad:
- Criterios territoriales: consiste en que los órganos donados en una determinada área se trasplanten en esa mis área, y por lo tanto disminuir el tiempo de isquemia (tiempo máximo que puede transcurrir desde la obtención del órgano a su implante al receptor).
- Criterios clínicos: Son principalmente la compatibilidad del donante/receptor y la gravedad del mismo.
- Existe un criterio por encima de todos: la “urgencia 0”. Este paciente tiene prioridad absoluta en todo el territorio nacional.
- Implante del órgano al receptor en cuanto salta la alarma de un potencial donante que cumpla mejor los dos criterios anteriores.
Todo este proceso está supervisado por la ONT para garantizar el cumplimiento de los principios de equidad e igualdad, así como de altruismo (donación sin contraprestación de ningún tipo).
¿Qué ocurre si hay un rechazo de un trasplante?
El rechazo del trasplante se debe a que el sistema inmune diferencia lo propio de lo ajeno. Cuando el cuerpo detecta algo extraño, trata de destruirlo, y este es el principal problema que tienen los profesionales a la hora de hacer estas operaciones.
Las células de nuestro cuerpo tienen unas moléculas (antígenos) que son diferentes en cada persona. El rechazo se produce porque el sistema inmune reconoce las células que presentan estas moléculas como invasoras. Por ello, para evitarlo y así reducir el riesgo y la severidad del rechazo, se suele buscar un donante que comparta la mayor cantidad de antígenos con el receptor. Además se da un tratamiento con fármacos inmunodepresores que inhiben la respuesta inmunitaria del organismo para evitarlo.
Una parte de los rechazos que se producen pueden ser tratados con fármacos inmunodepresores. En caso de no ser eficaz el tratamiento médico, se debe proceder al retrasplante antes de que el paciente presente un gran deterioro. Sufrir un rechazo de un trasplante tras haber conseguido un donante y haber sufrido la operación correspondiente y recuperación de la misma, suele tener efectos importantes en el estado psicológico del paciente, por lo que también se recomienda una terapia de apoyo psicológico.
ℹ️ En cualquier caso, el seguimiento del especialista será esencial para detectar cualquier indicio de rechazo del trasplante a tiempo. Contar con un seguro de salud que te permita acceder de forma ágil a esa atención médica, es clave. Calcula el precio de tu seguro de salud con Aegon aquí.
¿Cuál es la historia de los trasplantes?
Tenemos conocimiento de que los primeros trasplantes tuvieron lugar en el siglo VII a. C. llevados a cabo por un cirujano indio. También se ha encontrado que en China en el siglo XI se realizaron algunos otros trasplantes.
Se considera que los primeros trasplantes que se realizaron de forma exitosa los realizó un médico boloñés en el siglo XVI. De todas formas, los trasplantes exitosos no comenzaron a ser relativamente viables hasta las investigaciones microbiológicas de Louis Pasteur en el siglo XIX, algo que implicó, entre otros avances, mejoras en la preservación de los órganos de injerto.
Los mayores avances en esta materia tuvieron lugar en el siglo XX, primero entre animales, después entre animales y humanos, y finalmente entre humanos. También ayudó el descubrimiento de la estructura del ADN en 1954, realizando trasplantes entre personas con genética similar como son los gemelos idénticos. Los primeros trasplantes de médula ósea tuvieron lugar en 1958, seguidos de hígado, pulmón, páncreas, intestino y corazón en los años 60. De todas formas, la tasa de supervivencia de los pacientes seguía siendo muy baja, al menos hasta que se desarrollaron los primeros fármacos inmunodepresores.
La investigación y mejora de las técnicas que rodean a esta práctica, junto a la mejora de la legislación en el área de las donaciones, siguen aumentando tanto la tasa de éxito, el número de donaciones y la conservación y tratamiento de los casos. Nosotros animamos y apoyamos la donación para continuar mejorando la calidad de vida de muchas personas que, de otra forma, no tendrían un futuro con la calidad de vida que merecen.
¿Qué te ha parecido este artículo sobre tipos de trasplante? Te animamos a compartir el artículo :)